Der Begriff Onychomykose (Fingernagel- und Zehennagelpilz) beschreibt eine Pilzinfektion des Nagels, die durch Dermatophyten, nichtdermatophytische Schimmelpilze oder Hefen verursacht wird. Es gibt vier klinisch unterschiedliche Formen der Onychomykose. Die Diagnose basiert auf der Untersuchung mit CON, Mikroskopie und Histologie. In den meisten Fällen umfasst die Behandlung eine systemische und lokale Therapie, manchmal auch eine chirurgische Entfernung.
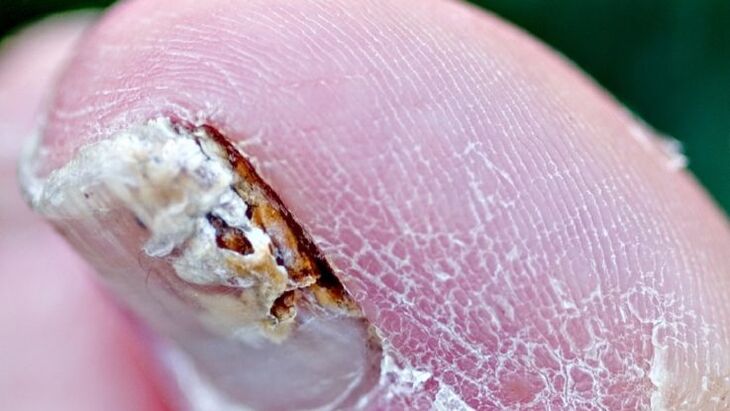
Faktoren, die zur Entstehung von Nagelpilz beitragen.
- Vermehrtes Schwitzen (Hyperhidrose).
- Gefäßinsuffizienz. Verletzung der Struktur und des Tonus der Venen, insbesondere der Venen der unteren Extremitäten (typisch für Onychomykose der Zehennägel).
- Alter. Die Häufigkeit der Erkrankung beim Menschen nimmt mit zunehmendem Alter zu. Bei 15–20 % der Bevölkerung tritt die Pathologie im Alter zwischen 40 und 60 Jahren auf.
- Erkrankungen der inneren Organe. Störung des nervösen, endokrinen (Onychomykose tritt häufiger bei Diabetikern auf) oder Immunsystems (Immunsuppression, insbesondere HIV-Infektion).
- Eine große Nagelmasse, bestehend aus einer dicken Nagelplatte und dem darunter liegenden Inhalt, kann beim Tragen von Schuhen zu Beschwerden führen.
- Traumatisierung. Ständiges Trauma des Nagels oder Verletzung und mangelnde angemessene Behandlung.
Krankheitsprävalenz
Onychomykose– die häufigste Nagelerkrankung, die für 50 % aller Fälle von Onychodystrophie (Zerstörung der Nagelplatte) verantwortlich ist. Bis zu 14 % der Bevölkerung sind davon betroffen und sowohl die Prävalenz der Krankheit bei älteren Menschen als auch die Gesamtinzidenz nehmen zu. Auch die Inzidenz von Onychomykosen bei Kindern und Jugendlichen nimmt zu; Onychomykose macht 20 % der Dermatophyteninfektionen bei Kindern aus.
Die erhöhte Prävalenz der Krankheit kann mit dem Tragen von engem Schuhwerk, einem Anstieg der Zahl von Personen, die eine immunsuppressive Therapie einnehmen, und der zunehmenden Nutzung öffentlicher Umkleidekabinen zusammenhängen.
Nagelerkrankungen beginnen normalerweise mit einer Tinea pedis, bevor sie sich auf das Nagelbett ausbreiten, wo eine Beseitigung schwierig ist. Dieser Bereich dient als Reservoir für lokale Rückfälle oder die Ausbreitung der Infektion auf andere Bereiche. Bis zu 40 % der Patienten mit Zehen-Onychomykose haben kombinierte Hautinfektionen, am häufigsten Tinea pedis (etwa 30 %).
Der Erreger der Onychomykose.
In den meisten Fällen wird die Onychomykose durch Dermatophyten verursacht, wobei in 90 % der Fälle T. rubrum und T. interdigitale die Erreger der Infektion sind. T. tonsurans und E. floccosum wurden ebenfalls als ätiologische Erreger dokumentiert.
Nicht-dermatophytische Hefen und Schimmelpilze wie Acremonium, Aspergillus, Fusarium, Scopulariopsis brevicaulis und Scytalidium sind in etwa 10 % der Fälle die Ursache für Zehen-Onychomykose. Interessant ist, dass Candida-Arten in 30 % der Fälle von Onychomykose der Finger die Erreger sind, während nichtdermatophytische Schimmelpilze in den betroffenen Nägeln nicht vorkommen.
Pathogenese
Dermatophyten verfügen über eine Vielzahl von Enzymen, die als Virulenzfaktoren für die Adhäsion des Erregers an den Nägeln sorgen. Das erste Stadium der Infektion ist die Adhäsion am Keratin. Durch den weiteren Abbau von Keratin und die kaskadenartige Freisetzung von Mediatoren kommt es zu einer Entzündungsreaktion.

Die Stadien der Pathogenese einer Pilzinfektion sind wie folgt.
Beitritt
Pilze überwinden mehrere Verteidigungslinien des Wirts, bevor Hyphen in keratinisierten Geweben zu überleben beginnen. Das erste ist die erfolgreiche Adhäsion von Arthrokonidien an der Oberfläche keratinisierter Gewebe. Zu den unspezifischen ersten Verteidigungslinien des Wirts gehören Fettsäuren im Talg sowie die kompetitive Bakterienbesiedlung.
Mehrere neuere Studien haben die molekularen Mechanismen untersucht, die an der Adhäsion von Arthrokonidien an keratinisierten Oberflächen beteiligt sind. Es wurde gezeigt, dass Dermatophyten ihre proteolytischen Reserven während der Adhäsion und Invasion selektiv nutzen. Einige Zeit nach der Adhäsion keimen die Sporen und gehen zum nächsten Stadium über: der Invasion.
Invasion
Traumatisierung und Mazeration sind ein günstiges Umfeld für das Eindringen von Pilzen. Die Invasion der Keimelemente des Pilzes endet mit der Freisetzung verschiedener Proteasen und Lipasen, im Allgemeinen verschiedener Produkte, die den Pilzen als Nährstoffe dienen.
Die Reaktion des Besitzers
Pilze sind im Wirt mit mehreren Schutzbarrieren konfrontiert, wie z. B. Entzündungsmediatoren, Fettsäuren und zellulärer Immunität. Die erste und wichtigste Barriere sind die Keratinozyten, denen eindringende Pilzelemente ausgesetzt sind. Die Rolle von Keratinozyten: Proliferation (zur Verbesserung der Ablösung von Hornschuppen), Sekretion antimikrobieller Peptide, entzündungshemmende Zytokine. Sobald der Pilz tiefer eindringt, werden immer mehr unspezifische Schutzmechanismen aktiviert.
Die Schwere der Entzündungsreaktion des Wirts hängt vom Immunstatus sowie vom natürlichen Lebensraum der an der Invasion beteiligten Dermatophyten ab. Die nächste Abwehrstufe ist eine Überempfindlichkeitsreaktion vom verzögerten Typ, die durch zellvermittelte Immunität verursacht wird.
Die mit dieser Überempfindlichkeit verbundene Entzündungsreaktion geht mit einer klinischen Zerstörung einher, während ein Defekt der zellvermittelten Immunität zu chronischen und wiederkehrenden Pilzinfektionen führen kann.
Obwohl epidemiologische Beobachtungen auf eine genetische Veranlagung für eine Pilzinfektion hinweisen, gibt es keine gesicherten molekularen Studien.
Klinisches Bild und Symptome einer Schädigung der Nägel der Füße und Hände.
Es gibt vier charakteristische klinische Infektionsformen. Diese Formen können isoliert auftreten oder mehrere klinische Formen umfassen.
Distal-laterale subunguale Onychomykose
Sie ist die häufigste Form der Onychomykose und kann durch alle oben aufgeführten Krankheitserreger verursacht werden. Sie beginnt mit dem Eindringen von Krankheitserregern in das Stratum corneum des Hyponychiums und das distale Nagelbett, was zu einer weißlichen oder bräunlich-gelben Trübung des distalen Nagelendes führt. Die Infektion breitet sich dann proximal entlang des Nagelbetts zur ventralen Seite der Nagelplatte aus.
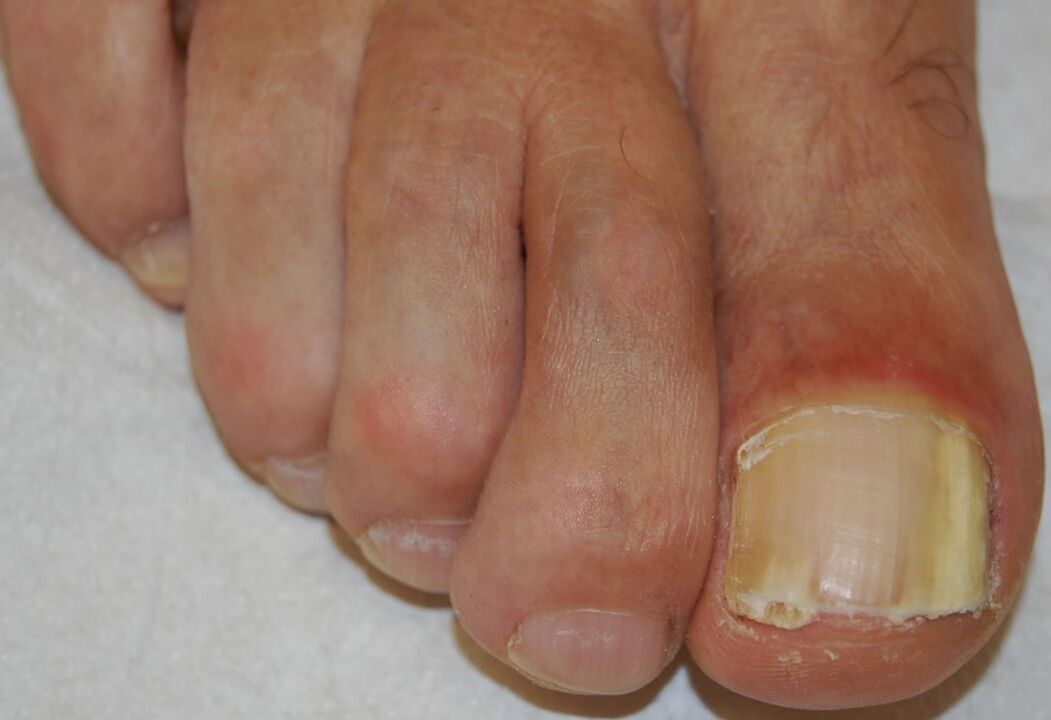
Eine Hyperproliferation oder eine beeinträchtigte Differenzierung im Nagelbett als Folge der Reaktion auf eine Infektion führt zu einer subungualen Hyperkeratose, während eine fortschreitende Invasion der Nagelplatte zu einer erhöhten Nageldystrophie führt.
Proximale subunguale Onychomykose
Sie entsteht als Folge einer Infektion des proximalen Nagelfalzes, hauptsächlich durch die Organismen T. rubrum und T. megninii. Klinik: Trübung des proximalen Teils des Nagels mit weißer oder beiger Tönung. Diese Trübung nimmt allmählich zu und betrifft den gesamten Nagel, was schließlich zu Leukonychie, proximaler Onycholyse und/oder Zerstörung des gesamten Nagels führt.
Patienten mit proximaler subungualer Onychomykose sollten auf eine HIV-Infektion untersucht werden, da diese Form als Marker für diese Krankheit gilt.
Weiße oberflächliche Onychomykose
Sie entsteht durch direkte Invasion der dorsalen Nagelplatte und erscheint als deutlich abgegrenzte weiße oder mattgelbe Flecken auf der Oberfläche des Zehennagels. Bei den Erregern handelt es sich meist um T. interdigitale und T. mentargophytes, es sind jedoch auch Nicht-Dermatophyten-Schimmelpilze wie Aspergillus, Fusarium und Scopulariopsis in dieser Form bekannt. Candida-Arten können in das Hyponychium des Epithels eindringen und schließlich den Nagel über die gesamte Dicke der Nagelplatte infizieren.
Onychomykose Candidiasis
Schäden an der Nagelplatte durch Candida albicans werden ausschließlich bei chronischer mukokutaner Candidiasis (einer seltenen Erkrankung) beobachtet. Normalerweise sind alle Nägel betroffen. Die Nagelplatte verdickt sich und nimmt verschiedene Gelbbrauntöne an.
Diagnose von Onychomykose.
Obwohl Onychomykose 50 % der Fälle von Nageldystrophie ausmacht, ist es ratsam, vor Beginn der Behandlung mit toxischen systemischen Antimykotika eine Laborbestätigung der Diagnose einzuholen.
Die aussagekräftigsten Methoden sind die Untersuchung subungualer Massen mit KOH, die kulturelle Analyse des Materials der Nagelplatte und subungualer Massen auf Sabouraud-Dextrose-Agar (mit und ohne antimikrobielle Zusätze) und die Färbung von Nagelschnitten mit der PAS-Methode.
Studieren Sie mit CON
Es handelt sich um einen Standardtest bei Verdacht auf Onychomykose. Allerdings ergibt sich selbst bei einem hohen klinischen Verdachtsindex sehr oft ein negatives Ergebnis, und die kulturelle Analyse des Nagelmaterials, in dem während der Studie mit CON Hyphen gefunden wurden, ist in der Regel negativ.
Der zuverlässigste Weg, falsch negative Ergebnisse aufgrund von Probenahmefehlern zu minimieren, besteht darin, die Probengröße zu erhöhen und die Probenahme zu wiederholen.
Kulturanalyse
Dieser Labortest bestimmt die Art des Pilzes und bestimmt das Vorhandensein von Dermatophyten (Organismen, die auf antimykotische Medikamente reagieren).
Zur Unterscheidung von Krankheitserregern und Kontaminanten werden folgende Empfehlungen angeboten:
- Wird der Dermatophyt in Kultur isoliert, gilt er als pathogen;
- In Kultur isolierte nicht-dermatophytische Schimmelpilze oder Hefeorganismen sind nur dann relevant, wenn Hyphen, Sporen oder Hefezellen unter dem Mikroskop beobachtet werden und ohne Isolierung ein wiederkehrendes aktives Wachstum des nicht-dermatophytischen Schimmelpilzerregers beobachtet wird.
Kulturanalyse, PAS – die Methode zum Färben von Nagelschnitten ist die empfindlichste und erfordert kein mehrwöchiges Warten auf die Ergebnisse.
Pathohistologische Untersuchung
Bei der pathohistologischen Untersuchung befinden sich Hyphen zwischen den Schichten der Nagelplatte, parallel zur Oberfläche. In der Epidermis können fokale Spongiose und Parakeratose sowie eine Entzündungsreaktion beobachtet werden.
Bei der oberflächlichen weißen Onychomykose befinden sich die Mikroorganismen oberflächlich auf der Rückseite des Nagels und zeigen ein Muster ihrer einzigartigen „Perforationsorgane" und modifizierten Hyphenelemente, die als „gebissene Blätter" bezeichnet werden. Bei Candida-Onychomykose wird eine Pseudohyphalinvasion beobachtet. Die histologische Untersuchung der Onychomykose erfolgt mit speziellen Farbstoffen.
Differentialdiagnose der Onychomykose.
| Höchstwahrscheinlich | Manchmal wahrscheinlich | selten gefunden |
|---|---|---|
|
|
Melanom |
Behandlungsmethoden für Nagelpilz.
Die Behandlung von Nagelpilz hängt von der Schwere der Nagelläsion, dem Vorhandensein einer damit verbundenen Tinea pedis sowie der Wirksamkeit und möglichen Nebenwirkungen des Behandlungsschemas ab. Wenn die Nagelbeteiligung minimal ist, ist eine lokale Behandlung eine rationale Entscheidung. In Kombination mit einer Dermatophytose der Füße, insbesondere vor dem Hintergrund eines Diabetes mellitus, ist eine Therapie unbedingt erforderlich.
Topische Antimykotika
Bei Patienten mit distaler Nagelbeteiligung oder Kontraindikationen für eine systemische Therapie wird eine lokale Therapie empfohlen. Wir müssen jedoch bedenken, dass eine lokale Therapie mit Antimykotika allein nicht wirksam genug ist.
Immer beliebter wird ein Lack aus der Oxypyridon-Gruppe, der bei täglicher Anwendung über 49 Wochen bei ca. 40 % der Patienten eine mykologische Heilung und bei 5 % der Patienten eine Nagelreinigung (klinische Heilung) erreicht. Fälle von leichter oder mittelschwerer Onychomykose verursacht durch Dermatophyten. .
Trotz seiner im Vergleich zu systemischen Antimykotika deutlich geringeren Wirksamkeit vermeidet die topische Anwendung des Arzneimittels das Risiko von Arzneimittelwechselwirkungen.
Ein weiteres, speziell entwickeltes Medikament in Form von Nagellack wird 2-mal wöchentlich angewendet. Es ist ein Vertreter einer neuen Klasse von Antimykotika, Morpholinderivaten, die gegen Hefen, Dermatophyten und Schimmelpilze wirken, die Onychomykose verursachen.
Dieses Produkt kann im Vergleich zum vorherigen Lack eine höhere mykologische Heilungsrate aufweisen; Allerdings sind kontrollierte Studien erforderlich, um einen statistisch signifikanten Unterschied festzustellen.
Antimykotische Medikamente zur oralen Verabreichung.
Bei Onychomykose im Gebärmutterbereich oder wenn eine kürzere Behandlung oder eine größere Chance auf Heilung und Heilung gewünscht wird, ist ein systemisches Antimykotikum erforderlich. Bei der Auswahl eines Antimykotikums müssen zunächst die Ätiologie des Erregers, mögliche Nebenwirkungen und das Risiko von Arzneimittelwechselwirkungen bei jedem einzelnen Patienten berücksichtigt werden.
Ein Medikament aus der Gruppe der Allylamine, das eine fungistatische und fungizide Wirkung gegen Dermatophyten, Aspergillus, hat, ist gegen Scopulariopsis weniger wirksam. Das Produkt wird nicht für Candida-Onychomykose empfohlen, da es eine unterschiedliche Wirksamkeit gegen Candida-Arten zeigt.
Bei den meisten Zehennagelinjektionen ist eine Standarddosis von 6 Wochen wirksam, während für Zehennagelinjektionen eine Mindestdosis von 12 Wochen erforderlich ist. Die meisten Nebenwirkungen stehen im Zusammenhang mit Verdauungsproblemen wie Durchfall, Übelkeit, Geschmacksveränderungen und erhöhten Leberenzymen.
Daten deuten darauf hin, dass eine dreimonatige kontinuierliche Dosierung derzeit die wirksamste systemische Therapie bei Zehennagel-Onychomykose ist. Die klinische Heilungsrate liegt in mehreren Studien bei etwa 50 %, wobei die Behandlungsraten bei Patienten über 65 Jahren höher sind.
Arzneimittel aus der Azolgruppe, das eine fungistatische Wirkung gegen Dermatophyten sowie gegen Nicht-Dermatophyten-Schimmelpilze und Hefen hat. Zu den sicheren und wirksamen Therapien gehören eine tägliche Impulsdosierung über eine Woche im Monat oder eine kontinuierliche tägliche Dosierung, die jeweils zwei Monate oder zwei Therapiezyklen für Fingernägel und mindestens drei Monate oder drei Therapieimpulse für Nagelläsionen erfordern. an den Zehennägeln.
Bei Kindern wird das Medikament individuell nach Gewicht dosiert. Obwohl das Medikament über ein breiteres Wirkungsspektrum als sein Vorgänger verfügt, haben Studien eine deutlich geringere Heilungsrate und eine höhere Rückfallrate gezeigt.
Während der Behandlung treten bei weniger als 0, 5 % der Patienten erhöhte Leberenzymwerte auf, die sich innerhalb von 12 Wochen nach Beendigung der Behandlung wieder normalisieren.
Medikament, das fungistatisch gegen Dermatophyten, einige nicht-dermatophytische Schimmelpilze und Candida-Arten wirkt. Dieses Medikament wird normalerweise 3 bis 12 Monate lang einmal pro Woche eingenommen.
Es gibt keine klaren Kriterien für die Laborüberwachung von Patienten, die die oben genannten Medikamente erhalten. Es ist sinnvoll, vor der Behandlung und 6 Wochen nach Behandlungsbeginn ein großes Blutbild und Leberfunktionstests durchführen zu lassen.
Ein Medikament aus der Grisan-Gruppe gilt aufgrund der langen Behandlungsdauer, möglichen Nebenwirkungen, Arzneimittelwechselwirkungen und relativ geringen Heilungsraten nicht mehr als Standardtherapie bei Onychomykose.
Kombinationstherapien können zu höheren Clearance-Raten führen als eine alleinige systemische oder topische Therapie. Die Einnahme eines Allylamin-Arzneimittels in Kombination mit der Anwendung eines Morpholin-Lacks führt bei etwa 60 % der Patienten zu einer klinischen Heilung und einem negativen mykologischen Test, verglichen mit 45 % der Patienten, die nur ein Allylamin-Antimykotikum erhalten. Systemisches Allylamin. Eine andere Studie zeigte jedoch keinen zusätzlichen Nutzen durch die Kombination eines systemischen Allylamin-Wirkstoffs mit einer Lösung eines Oxypyridon-Arzneimittels.
Andere Drogen
Die in vitro nachgewiesene fungizide Wirkung von Thymol-, Kampfer-, Menthol- und Eukalyptus-Citriodora-Öl weist auf das Potenzial für zusätzliche Therapiestrategien bei der Behandlung von Onychomykose hin. Eine alkoholische Lösung von Thymol kann in Form von Tropfen auf der Nagelplatte und bei Hyponychie angewendet werden. Die Anwendung von topischen Präparaten mit Thymol für die Nägel führt in Einzelfällen zu einer Heilung.
Operation
Zu den letzten Behandlungsoptionen für refraktäre Fälle gehört die chirurgische Entfernung des Nagels mit Harnstoff. Um weitere bröckelige Massen vom betroffenen Nagel zu entfernen, kommt eine spezielle Pinzette zum Einsatz.
Viele Ärzte glauben, dass die wichtigste und erste Methode zur Behandlung von Nagelpilz die mechanische Entfernung des Nagels ist. In den meisten Fällen wird die chirurgische Entfernung des betroffenen Nagels empfohlen, seltener auch die Entfernung mit keratolytischen Pflastern.
Traditionelle Methoden im Kampf gegen Nagelpilz.
Trotz der Vielzahl unterschiedlicher Volksrezepte zur Beseitigung von Nagelpilz raten Dermatologen davon ab, diese Behandlungsoption zu wählen und mit einer „Heimdiagnose" zu beginnen. Es ist klüger, die Therapie mit lokalen Medikamenten zu beginnen, die klinisch getestet wurden und ihre Wirksamkeit bewiesen haben.
Kurs und Prognose
Schlechte prognostische Anzeichen sind Schmerzen, die durch eine Verdickung der Nagelplatte, das Hinzukommen einer sekundären bakteriellen Infektion und Diabetes mellitus entstehen. Der vorteilhafteste Weg, die Wahrscheinlichkeit eines Rückfalls zu verringern, ist die Kombination von Behandlungsmethoden. Die Therapie einer Onychomykose ist ein langer Weg, der nicht immer zu einer vollständigen Genesung führt. Vergessen Sie jedoch nicht, dass die Wirkung einer systemischen Therapie bis zu 80 % beträgt.
Verhütung
Prävention umfassteine Reihe von Veranstaltungen, wodurch es möglich ist, den Prozentsatz der Onychomykose-Infektion deutlich zu reduzieren und die Wahrscheinlichkeit eines Rückfalls zu verringern.
- Desinfektion persönlicher und öffentlicher Gegenstände.
- Systematische Desinfektion von Schuhen.
- Behandlung von Füßen, Händen, Falten (bei günstigen Bedingungen, bevorzugte Lokalisation) mit lokalen Antimykotika gemäß den Empfehlungen eines Dermatologen.
- Wenn sich die Diagnose einer Onychomykose bestätigt, ist alle 6 Wochen und nach Abschluss der systemischen Therapie ein Arztbesuch zur Überwachung erforderlich.
- Nach Möglichkeit sollten die Nagelplatten bei jedem Arztbesuch desinfiziert werden.
Abschluss
Onychomykose (Fingernagel- und Zehennagelpilz) ist eine Infektion, die durch mehrere Pilze verursacht wird. Diese Krankheit betrifft die Nagelplatte der Finger oder Zehen. Bei der Diagnosestellung werden die gesamte Haut und die Nägel untersucht, auch andere Krankheiten, die einer Onychomykose ähneln, werden ausgeschlossen. Wenn Zweifel an der Diagnose bestehen, sollte diese durch eine Kultur (vorzugsweise) oder eine histologische Untersuchung der Nagelabschnitte mit anschließender Färbung bestätigt werden.
Die Therapie umfasst die chirurgische Entfernung sowie lokale und allgemeine Medikamente. Die Behandlung von Onychomykose ist ein langer Prozess, der mehrere Jahre dauern kann, daher sollte man keine Heilung „mit einer einzigen Pille" erwarten. Wenn Sie Nagelpilz vermuten, wenden Sie sich an einen Spezialisten, um die Diagnose zu bestätigen und einen individuellen Behandlungsplan zu verschreiben.























